Mis on äge tsüstiit? Selles artiklis käsitletakse üksikasjalikult põhjuseid, diagnoosi ja ravimeetodeid.
Haiguse määratlus. Haiguse põhjused
Tsüstiit on nakkus-põletikuline protsess põie seinas, lokaliseeritud peamiselt limaskestal.

Äge põiepõletik mõjutab peamiselt naisi. See on tingitud naisorganismi anatoomilisest ja füsioloogilisest ehitusest – naistel on ureetra lühike, kusiti välimine ava asub pärasoolele lähemal kui meestel. Pooltel maailma naistest on elu jooksul olnud vähemalt üks põiepõletiku episood. Igal aastal registreeritakse üle 30 miljoni uue põiepõletiku juhtu. Kõige sagedamini mõjutab haigus 25–30-aastaseid või üle 55-aastaseid naisi.
Äge põiepõletik on seisund, mis esineb eeskätt mitterasedatel premenopausis naistel, kellel ei ole kuseteede anatoomilisi ega funktsionaalseid häireid, samuti täieliku tervise taustal. Vanematel naistel ei pruugi urogenitaalsüsteemi sümptomid olla tingitud põiepõletikust.
Füüsilise kokkupuutega seotud ägeda tsüstiidi harvaesinevad mitteinfektsioossed vormid. Näiteks kiiritusravi ajal ioniseeriv kiirgus põhjustab sageli ägedat kiiritustsüstiiti.
Peamised sümptomid:
- valu alakõhus;
- sagedane valulik urineerimine;
- veri uriinis;
- uriini tumenemine ja hägustumine.
Ägeda põiepõletiku tüüpilise arenguga püsib üldine tervis rahuldaval tasemel ja paljud patsiendid jätkavad normaalset igapäevaelu.
Enamasti põhjustab ägeda tsüstiidi tekkimist elutähtis aktiivsusbakterid:
- Escherichia coli – 70-95%;
- harvem stafülokokk - 10-20%;
- Klebsiella;
- protea
On väike rühm põiepõletikku, mis areneb pärast ravimite kasutamist. Tüüpiline ägeda põiepõletiku näide ilmneb pärast BCG vaktsiini (Calmette-Guerini vaktsiinitüve elusad mükobakterid) intravesikaalset manustamist põide mitteinvasiivse põievähi immunoteraapia ajal.
Ägeda tsüstiidi provotseerivad tegurid on:
- põie limaskesta kahjustus;
- vaagna veenilaiendid ja selle tagajärjel venoosse vere stagnatsioon;
- hormonaalne tasakaalustamatus kehas;
- üldine hüpotermia;
- suhkurtõbi;
- sugulisel teel levivad infektsioonid;
- füüsiline passiivsus;
- ülekaalulisus;
- urolitiaas;
- kuseteede ebanormaalne struktuur;
- kuseteede kateetri pikaajaline seismine.
Rasedus soodustab ka ägeda põiepõletiku teket - hormooni progesterooni mõju ja kusejuhade kokkusurumine emaka poolt raskendab põie tühjenemise protsessi, mis viib selle suurenemiseni ja uriini stagnatsioonini. Raseduse ajal suureneb iga minutiga läbi neerude filtrite läbiv vere hulk. Glükoosi koormus neerutuubulitele muutub ülemääraseks ja selle reabsorptsioon (glükoosi transport uriinist tagasi verre) halveneb. Selle tulemusena suureneb glükoosi kontsentratsioon uriinis, muutub uriini pH tase, luues seeläbi soodsa fooni bakterite paljunemiseks.
Meestel areneb äge tsüstiit harva ja on tavaliselt mõne muu haiguse, näiteks uretriidi või prostatiidi, tüsistus, samuti eesnäärme adenoomi tagajärg.
Kui märkate sarnaseid sümptomeid, pidage nõu oma arstiga. Ärge ise ravige - see on teie tervisele ohtlik!
Ägeda tsüstiidi sümptomid
Ägeda põiepõletiku sümptomid ilmnevad äkiliselt ja haigus võib areneda mõne tunni jooksul. Sageli märgivad patsiendid provotseeriva teguri olemasolu, nagu üldine hüpotermia või seksuaalne aktiivsus. Kui kuue kuu jooksul esineb kaks või enam ägedat episoodi, siis sellistel juhtudel räägitakse korduvast põiepõletikust.
Ägeda tsüstiidi kõige levinumad ilmingud:
- sagedane valulik urineerimine (rohkem kui 6-8 korda päevas);
- urineerimine väikeste portsjonitena;
- vale tung urineerida;
- valu urineerimisel;
- valu alakõhus, emaka kohal põie projektsioonis, aeg-ajalt kiirgub kõhukelmesse;
- harva/mõnikord veri uriinis;
- harva/vahel kehatemperatuuri tõus 37-37,5 kraadi.
- hägune uriin ebameeldiva lõhnaga.

Sageli võib noortel naistel ägeda põiepõletiku sümptomeid seostada seksuaalvahekorraga, uue seksuaalpartneri ilmumisega, spermitsiidide kasutamisega, neerukivide esinemisega või kuseteede häiretega, suhkurtõvega jne.
Ägeda tsüstiidi patogenees
Patogeensete mikroorganismide tungimine põide on võimalik järgmistel viisidel:
- tõusmine mööda ureetrat - kõige levinum marsruut, mille käigus uropatogeenid tungivad ureetrasse kõhukelme nahapinnalt, tupe limaskestalt, kusiti ümbritsevatest kudedest ja soolestikust ning tõusevad seejärel mööda kusiti limaskesta põide;
- neerudest laskuv - põletikuliste neeruhaiguste korral (püelonefriit ja selle lõppstaadium - püonefroos);
- lümfivooluga suguelunditest - salpingooforiidi, endometriidi, parametriidiga (vastavalt munajuhade ja munasarjade, emaka limaskesta ja emakat ümbritseva sidekoe põletik);
- hematogeenne (verega) - haruldane, võimalik hiljutiste nakkushaiguste korral;
- otsene - kuseteede fistulite, põie kateteriseerimise ja tsüstoskoopia olemasolul (endoskoopiline meetod põiehaiguste diagnoosimiseks).
Pärast uropatogeenide sisenemist põie limaskestale need fikseeritakse ja patogeen "vastupanu" elundi limaskesta kaitsvatele rakkudele. Uropatogeenide fikseerimine limaskestale toimub nn adhesiinide - villi tõttu, mille hulgas on enim uuritud tüüp 1, P ja S. Tüüp 1 on mannoositundlik tüüp. Seejärel hakkavad põie limaskestale kinnitunud uropatogeenid moodustama enda peale kaitsva biokile. Tänu biokiledele võivad uropatogeenid püsida haavamatuna üsna pikka aega ja põhjustada perioodiliselt põiepõletiku ägenemisi.

Bakterite pikaajaline viibimine ja paljunemine põhjustab põie ebapiisavat tühjenemist, uriini stagnatsiooni, mürgiste ainete, sealhulgas bakterite jääkainete lagunemist ja kogunemist.
Põies ilmnevad põletikulise protsessi tunnused - limaskestaaluse kihi valuretseptorite ärritusest tingitud valu, limaskesta turse ja punetus, põie temperatuuri lokaalne tõus ja selle funktsioonide häired. Kui bakterid tungivad läbi submukoosse kihi, võib mikrotsirkulatsioonikiht hävida hemorraagilise põiepõletiku tekkega, mille puhul kahjustatud väikestest veresoontest pärit veri valgub põide, põhjustades vere lisandite tekkimist uriinis.
Ägeda tsüstiidi klassifikatsioon ja arenguetapid
Sõltuvalt etioloogiast on olemas:
- nakkav - bakteriaalne, viiruslik, põhjustatud seentest;
- mitteinfektsioosne – meditsiiniline, kiiritus-, toksiline, keemiline, parasiitne, allergiline.
Põletikulise protsessi käigus jagunevad need:
- vürtsikas;
- korduv - esineb vähemalt kaks korda kuue kuu jooksul;
- krooniline (ägenemise ja remissiooni perioodid) näitab kliiniline pilt sageli ainult ühte sümptomit - sagedane urineerimine.
Morfoloogiliste muutuste olemuse järgi:
- katarraalne (pindmine), kui põie põletik lokaliseerub limaskesta kihis;
- haavandiline-fibrinoosne, kui limaskestale tekib sügavam kahjustus haavandiliste defektide tekkega põie limaskestal kuni lihaskihini;
- hemorraagiline - valdavalt on kahjustatud submukoosse kihi väikesed anumad;
- gangrenoosne - haruldane vorm, mille korral areneb põie seina nekroos.
Võttes arvesse tüsistuste arengut, jaguneb äge tsiit järgmisteks osadeks:
- tüsistusteta, kui uriini väljavool ei ole häiritud ja üldiselt ei kannata inimese tervis;
- komplitseeritud, kui põiepõletik tekib teiste haiguste (nt urolitiaas, kasvajad või põie tuberkuloos jne) tagajärjel.
Samuti eristatakse kogukonnas omandatud ja haiglate põiepõletikku. Nosokomiaalset tsüstiiti iseloomustab teatud antibiootikumide suhtes resistentsete bakterite esinemine.
Eraldi on ägeda tsüstiidi vorm - interstitsiaalne põiepõletik. See tekib siis, kui põletik levib põie lihaskihti. Selle tsüstiidi vormi põhjuseks on sageli põie kaitsva limaskesta kihi terav rikkumine. Kaaliumi ja teiste agressiivsete ainete tungimisega uriinist sügavale põie seina aktiveeruvad sensoorsed närvilõpmed ja kahjustuvad silelihased. Aja jooksul toimub põie limaskesta degeneratsioon, mis viib selle reservuaari mahu vähenemiseni. Selle tulemusena suureneb urineerimissagedus, kuni kusepidamatuseni ei tühjendata täielikult põit, mis viib haiguse arengu patoloogilise suletud tsüklini.
Ägeda tsüstiidi tüsistused
Ägeda tsüstiidi peamised tüsistused on: äge püelonefriit, krooniline põiepõletik ja hematuria.
Äge püelonefriit — See on nakkustekitaja poolt põhjustatud neerupõletik, millega kaasneb neeru parenhüümi, püelokalitseaalse kompleksi ja kiulise sidekoe kahjustus.
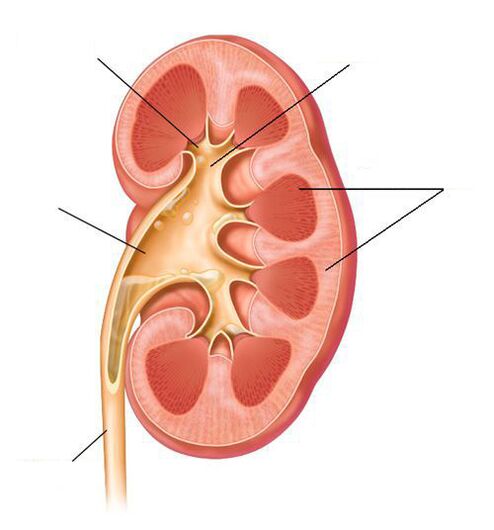
Äge püelonefriit on põiepõletikust raskem haigus, mis võib põhjustada tõsist mürgistust ja sepsist. Valdav osa ägeda püelonefriidi juhtudest on seotud tõusva infektsiooniga – mikroorganismide migratsiooniga läbi kusejuha põiest. Ägeda püelonefriidi korral võib kahjustada kas üks või mõlemad neerud. Ägeda püelonefriidi tekkega on soovitatav haiglaravi, see on tingitud tüsistuste sagedasest arengust ja pikemast ravist kui ägeda tsüstiidi korral.
Krooniline põiepõletik — Kliiniline pilt ägenemise ajal vastab ägedale põiepõletikule, kuid sümptomid on vähem väljendunud, temperatuur ei tõuse sageli üle 37,5 ° C. Sageli ei ole kroonilise põiepõletiku korral võimalik tuvastada seost nakkustekitajaga, seetõttu pole antibakteriaalne ravi alati vajalik.
Hematuria (hemorraagiline tsüstiit). Kui bakterid tungivad sügavamasse kihti (submukoosse), toimub mikroveresoonkonna hävimine, mis väljendub limaskesta mikrohemorraagiates. Ägeda põiepõletiku hematuuria on suhteliselt healoomuline ja põhjustab harva tõsiseid tagajärgi, nagu aneemia, kollaps ja šokk. Hematuuria muutub pahaloomulisemaks isikutel, kes võtavad trombide teket takistavaid ravimeid.
Submukoosse kihi ulatusliku kahjustuse korral võib tekkida tõsine tüsistus - põie tamponaad massiivne verehüüve. Haiguse korral täitub põie luumen trombidega, mille tulemuseks on suurenenud rõhk põie sees, kusejuhades ja neerudes. Sageli väljendub see hilinemise ja spontaanse urineerimise puudumisena koos terava valuga pubi kohal. Tüsistus nõuab viivitamatut hospitaliseerimist kirurgilisse haiglasse, kuna see võib põhjustada ägedat neerupuudulikkust.
Ägeda tsüstiidi diagnoosimine
Millal haiguse tüsistusteta kulg piisavalt diagnoosi panemiseks uroloogi läbivaatus, ülalkirjeldatud kaebuste olemasolu ja üldine uriinianalüüs.
Ägeda põiepõletiku korral näitab üldine uriinianalüüs leukotsüüte, baktereid ja valke. Uriini analüüsi võib teha kas labori analüsaatori või testribade abil (positiivne nitritite ja leukotsüütide esteraasi test viitab põiepõletikule).
Kui nelja nädala jooksul ei ole ägeda tüsistusteta põiepõletiku sümptomid vaatamata ravile taandunud või on taandunud, kuid taastusid kahe nädala pärast, siis uriini külv antibiootikumide tundlikkuse määramiseks.
Kultiveerimiseks esitatakse keskmine portsjon hommikust uriini ja soovitav on see kohe analüüsimiseks saata; kui see ei ole võimalik, siis on soovitatav hoida uriini enne saatmist temperatuuril +2 kuni +8.
Riiklikud kliinilised juhised soovitavad ka tupe sisu bakterioloogilist uurimist ja sugulisel teel levivate infektsioonide testimist.
Hiljuti kasutatakse korduva põiepõletiku diagnoosimiseks (eeldusel, et tavakultuuris ei toimu kasvu) mikrobioomi analüüsi, kasutades täiustatud kvantitatiivse uriinikultuuri ja geenide järjestuse määramise tehnikat. Varem oli üldtunnustatud seisukoht, et uriin on steriilne, kuid see pole tõsi. Uriin ei ole steriilne. Tuleb meeles pidada, et sageli ei pruugi baktereid uriinis tuvastada, sest mõnikord võivad bakterid tungida põie limaskesta rakkudesse ja moodustada kaitsekile.
Kui mikrobioomi ei ole võimalik hinnata ja külv osutub "puhtaks", kuid esinevad tsüstiidi kliinilised sümptomid, võib uriini saata külvile, et välistada Ureaplasma urealyticum või Mycoplasma hominis.
Eksam õppetoolis korduva põiepõletiku vormiga patsientidel on see kohustuslik osa: tupe ektoopia ja/või kusiti välisava avause hüpermobiilsus, eritis ureetra välisavast, põletiku esinemine kusiti näärmete läheduses on välistatud, tupe limaskesta seisundit või selle prolapsi hinnatakse jne. ureetra avamine.
Vaginaalne ektoopia- kusiti välisava asukoht tupe piiril või esiseinal.
Hüpermobiilsus - kusiti välisava ja distaalse ureetra suurenenud liikuvus naistel uretrohümenaalsete adhesioonide tõttu. Iga seksuaalvahekorraga nihkub ureetra väline avaus tuppe, mille tulemuseks on tupe mikrofloora pidev retrograadne vool kusitisse, mis omakorda on pidevaks alumiste kuseteede infektsiooniallikaks. Seda tüüpi põiepõletikku nimetatakse postkoitaalne tsüstiit.
Neerude ja põie ultraheliuuring tehakse kõigile korduva põiepõletikuga patsientidele, võttes arvesse meetodi ohutust ja võimalikku kasulikkust.
Tsüstoskoopia Soovitatav on seda teha ravitoime puudumisel, bakteriaalse infektsiooniga seotud sagedaste ägenemiste korral ja/või eelsoodumusega riskitegurite (kuseteede häired, kivid, kasvajad) esinemisel. Tsüstoskoopia on endoskoopiline uuring, mis viiakse läbi ureetrasse sisestatud tsüstoskoobiga, et uurida põie limaskesta.
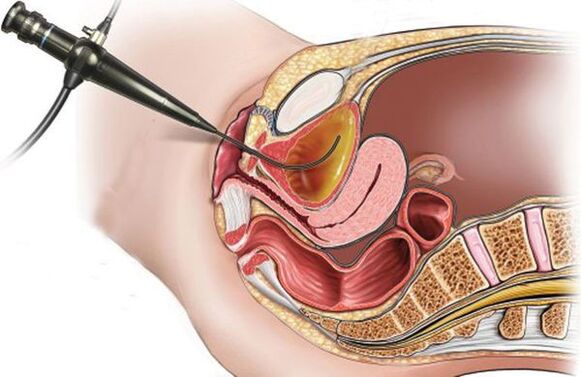
Ägeda tsüstiidi ravi
Ägeda tsüstiidi ravi algoritm:
- juua rohkelt vedelikku vähemalt 1,5 liitrit päevas;
- välistage seksuaalne kontakt kogu haiguse perioodiks;
- antibakteriaalne ravi.
Kui põiepõletik on korduv, valitakse antibiootikum uriinikultuuri tulemuste põhjal.
Antibakteriaalsed ravimid:
- Laia toimespektriga antibiootikumid, millel on kõrge aktiivsus enamiku bakterite vastu.
- Alternatiiviks on nitrofuraani rühma ravimid. Ravimid on tõhusad erinevate bakterite, samuti perekonna Candida seente vastu. Resistentsus nitrofuraanide suhtes tekib harva.
- Harvemini kasutavad nad süsteemsete suukaudsete antibakteriaalsete ravimite väljakirjutamist. Fluorokinoloonide rühma antibiootikume ja tsefalosporiine seostatakse suure hulga kõrvaltoimetega ja need võivad põhjustada resistentsete bakteriaalsete vormide väljakujunemist ning seetõttu ei tohiks need olla ägeda tüsistusteta põiepõletiku esmaseks raviks.
Etioloogiline ravi (eesmärgiks kõrvaldada haiguse arengu põhjus ja tingimused)
Ägeda põiepõletiku retsidiivide korral on viimasel ajal üha enam kasutatud bakteriofaagi ravimeid - viirustel põhinevaid ravimeid, mis hävitavad selektiivselt baktereid, nagu snaipri tuli. Kõige sagedamini paljunevad bakteriofaagid bakterite sees ja põhjustavad nende lagunemist fragmentideks.
Ravi bakteriofaagidega on ohutum kui antibiootikumidega, kuid tuleb arvestada, et bakterite sihipärane hävitamine nõuab uriini bakterioloogilist uurimist, et määrata haigusetekitaja ja selle tundlikkus faagide suhtes.

Korduva põiepõletikuga patsientidel, mis on otseselt seotud seksuaalvahekorraga (postkoitaalne tsüstiit) ja sügavalt paikneva ureetra välisava avause korral, kasutatakse kirurgilist ravi. Operatsioonil, mille eesmärk on ureetra liigutamine (transponeerimine), on kõrge edukus.
Patogeneetiline ravi (eesmärgiks haiguse arengu mehhanismide kõrvaldamine või mahasurumine)
Vaktsiin, võetakse suukaudselt (neelamisel). Tootel on immunobioloogiline omadus, mis kaitseb E. coli mõjude eest ja vallandab mittespetsiifilise immuunvastuse (aktiveerib makrofaage ja raku fagotsütoosi). Vaktsiini väljakirjutamisel tasub arvestada, et efektiivsus jääb samaks ka pärast teist ravimi võtmise kuuri.
Monosahhariid, mis siseneb pärast imendumist soolestikust uriiniga põide, kus see blokeerib bakteriaalsete pilude (bakterite niidilaadsete väljakasvude) kinnitumise. Selle tulemusena lahkuvad bakterid kehast koos uriiniga. See on toidulisand, mitte ravim, kuid see ravim on tõestanud oma efektiivsust ja seda soovitab Euroopa Uroloogide Liit.
Hormoonasendusravi. Postmenopausis naistel väheneb östrogeeni tase järsult. Östrogeenid on üks põie limaskesta kaitsvatest teguritest; kui need vähenevad, nõrgenevad limaskesta kaitsemehhanismid. Östrogeene sisaldavaid hormonaalseid ravimeid on võimalik manustada ureetra või tupe kaudu.
Kasutatakse adjuvandina ägeda põiepõletiku ravis taimsed ravimid, millel on põletikuvastane, nõrk diureetiline ja antiseptiline toime.
Raske hematuuria korral võib välja kirjutada hemostaatilisi ravimeid. Selle rühma kõige tõhusamad on antifibrinolüütilised ravimid.
Kui ägeda põiepõletiku põhjuseks on obstruktiivne uropaatia (kusiti valendiku ahenemisega seotud urineerimisraskused), siis pärast ägeda perioodi peatamist ja nakkustekitaja elimineerimist tehakse kirurgiline korrektsioon - tsüstostoomi (spetsiaalne drenaažitoru) paigaldamine, uretroplastika jne.
Sümptomaatiline ravi (haiguse ilmingute vähendamine)
MSPVA-d (mittesteroidsed põletikuvastased ravimid) - suur rühm ravimeid, millel on valuvaigistav, palavikku alandav ja põletikuvastane toime, mis vähendavad valu, palavikku ja põletikku.
Kui olete haige, peate järgima dieeti välja arvatud vürtsikad toidud. Soovitatav on süüa vitamiinirikkaid ja igapäevast diureesi suurendavaid toite (näiteks jõhvikad), samuti piisavas koguses vedelikku, et säilitada ööpäevane uriinieritus mahus 2000-2500 ml.
Prognoos. Ennetamine
Enamikul juhtudel möödub äge tsüstiit (kui puuduvad uriinierituse häired, kaasuvad haigused, standardne patogeen ja tundlikkus antibakteriaalsete ravimite suhtes, ratsionaalne antibakteriaalne ravi) ilma tagajärgedeta. Korduva põiepõletiku puhul nõuab ravi põhjalikumat laboratoorset ja instrumentaalset diagnostikat ning saab olla efektiivne ainult siis, kui järgitakse patogeneetilise ravi põhimõtteid ja haiguse kordumise aktiivset ennetamist.
Ennetamine koosneb:
- Järgige naiste ja tüdrukute välissuguelundite nõuetekohast hügieeni, et vältida vaginiidi ning seejärel uretriidi ja põiepõletiku teket. Tüdrukut tuleb pesta eest-tagasi, piisab kaks korda päevas, hommikul ja õhtul, jooksva vee all.
- Näidustuse korral korrigeerida alumiste kuseteede arenguanomaaliaid lapsepõlves.
- Günekoloogiliste haiguste õigeaegne ja piisav ravi.
- Vältige hüpotermiat.
- Säilitage seksuaalhügieen (käige duši all enne ja pärast intiimsust).
- Asümptomaatilise bakteriuuria ravi rasedatel naistel.
- Invasiivsete uroloogiliste sekkumiste ajal viige läbi antibakteriaalne profülaktika – manustage üks annus antibakteriaalset ravimit enne või vahetult pärast protseduuri.
- Korrigeerida uroloogilist patoloogiat, mis põhjustab uriinierituse halvenemist, nagu eesnäärme adenoom ja ureetra struktuur.
- Jooge piisavalt vedelikku (alates 2 liitrist) ja tühjendage põis õigeaegselt.
- Naised, kellel on ägeda tsüstiidi korduvad hood, peaksid kohe pärast seksuaalvahekorda läbima sunnitud urineerimise ja kasutama ka ühekordset antibakteriaalset ravimit (fosfomütsiini või nitrofuraani).
- Ärge kasutage rasestumisvastaseks vahendiks spermitsiide ega vaginaalset diafragmat.
- Viige läbi immunoloogiline profülaktika (alates kahest kuust määrab ravi kestuse arst).
Siiani võivad soovitused erinevate ravimite, nagu jõhvika, vaginaalsete östrogeenide, probiootikumide vaginaalsete ravimküünalde kujul, hüaluroonhappe intravesikaalse manustamise ja muude põie limaskesta pinnase kaitsekihi taastamiseks mõeldud süstide kasutamise kohta avaldada positiivset mõju, kuid nende kasutamine on vähe tõestatud.






















